日本ではコンタクトレンズや眼鏡は単なる「視力補正ツール」ではなく、医療行為の一環として管理されています。これは「医療用光学機器」としての定位によるもので、販売やフィッティングは必ず眼科医師の診断を経ることが法律で義務付けられています。
眼科医師はまず、角膜の形状、涙液の質、眼内圧などを精密に検査し、患者の眼の状態に合わせた製品を推奨します。例えば、ドライアイ症のある患者には保湿機能に優れたシリコンハイドロゲルレンズ、近視の進行が速い青少年には進行抑制効果が期待できる多焦点コンタクトレンズなど、個別化された選択肢を提供します。フィッティング後も、定期的なフォローアップが義務化されており、レンズの装着状態や眼の健康状態を継続的にモニタリングし、感染症の予防などを徹底しています。
眼鏡に関しても、「機能性眼鏡」の開発が進んでいます。例えば、デジタル機器の長時間使用による眼精疲労を緩和するブルーライトカットレンズ、遠近両用で視線切り替えがスムーズなプログレッシブレンズなどが普及しています。これらのレンズも、医師の診断に基づき、視力データや使用シーンを総合的に考慮して調整されるため、単なる度数合わせを超えた「視力ケア」が実現されています。
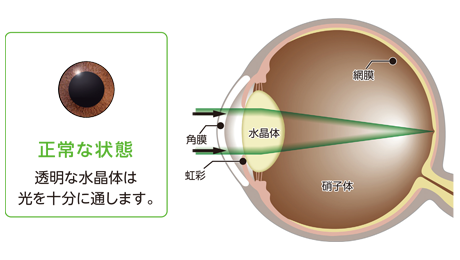
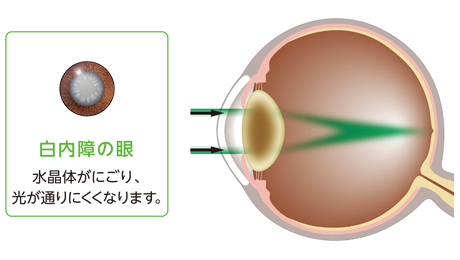
高齢化社会の進行に伴い、白内障や緑内障、加齢黄斑変性などの年齢関連眼病の患者が増加しています。この中でも白内障は最も頻度の高い疾患の一つで、日本の白内障手術は「低侵襲」「高精度」を特徴として世界的にレベルが高いです。
日本の白内障手術は主に「超音波水晶体乳化術」を采用しています。これは2~3ミリメートルの微細な切開口から超音波探触子を挿入し、濁った水晶体を乳化・吸引した後、人工水晶体を植入する方法です。切開口が小さいため、縫合が不要または簡単で、術後の回復が速く、乱視などの合併症も少ないです。
人工水晶体の選択肢も多様化しています。従来の単焦点レンズに加え、遠近両用の多焦点人工水晶体、乱視を矯正するトーリック人工水晶体などがあり、患者の生活スタイル(例えば、読書が趣味の人、ドライブを頻繁にする人など)に合わせて最適なものを選べます。手術の前には、医師が詳細に説明を行い、患者の意見を尊重して治療方針を決定する「共同意思決定」が普及しています。
また、日本では白内障手術は国民健康保険の対象となっているため、患者の経済的負担が軽減されています。多焦点人工水晶体などの特殊なレンズは保険適用外となる場合が多いですが、医師は費用と効果を詳しく説明し、患者が自分で判断できるように支援します。
日本の眼科医療の強みは、治療だけでなく「予防」と「継続的なケア」にもあります。例えば、小児の近視予防は国民的な課題となっており、多くの眼科クリニックでは小児眼科専門医が常驻し、定期的な視力検査、視力訓練、生活習慣の指導などを行っています。学校でも每年数回の視力検査が実施され、異常が認められた場合には速やかに眼科医師の診断を勧めます。
成人に対しては、デジタルアイストレス(デジタル機器使用による眼疲労)の対策が強化されています。眼科医師は、画面の明るさや視距離、休憩時間などの使用習慣のアドバイスに加え、必要に応じて人工涙液の処方やブルーライトカットレンズの推奨を行います。
また、日本の眼科医療機関は「地域密着型」が多く、患者は近所のクリニックで日常的な検査やケアを受けることができます。大病院とクリニックの連携も円滑で、クリニックで対応できない難病ケースは速やかに大病院に紹介され、高度な治療を受けることができます。この「層別医療」システムにより、医療リソースが効率的に活用されています。
さらに、医師や看護師の「コミュニケーション能力」も日本眼科医療の特徴の一つです。患者に対して専門用語を使わず、分かりやすく説明することを重視し、患者の不安を解消するとともに、治療への協力を促します。術後のフォローアップも徹底されており、電話やオンラインでの相談にも対応し、患者が安心して回復できる環境が整えられています。
日本の眼科医療は、コンタクトレンズのフィッティングから白内障手術といった高度な治療まで、「患者中心」の理念に基づいて細やかなサービスを提供しています。精密な検査機器、最先端の手術技術、多様な治療選択肢に加え、予防と継続的なケアの体系化が、高品質な視力ケアを実現しています。今後も高齢化やデジタル化の進展に伴い、新たな眼の健康課題が生まれると思われますが、日本の眼科医療はこれらの課題に応えるべく、不断に進化し続けることでしょう。